Martwy ząb wcale nie musi boleć, żeby sprawiać poważne kłopoty. Właśnie dlatego warto wiedzieć, kiedy taki ząb się psuje i jak go uratować. Z tego tekstu dowiesz się, po jakich objawach rozpoznasz problem i jakie leczenie ma największą szansę powodzenia.
Czy martwy ząb może się psuć?
Martwy ząb, czyli ząb po leczeniu kanałowym lub z obumarłą miazgą, wciąż składa się z twardych tkanek: szkliwa i zębiny. Te struktury nadal są wystawione na działanie bakterii, kwasów z pożywienia oraz sił żucia. Usunięcie nerwu nie tworzy „pancernej” ochrony. Ząb po prostu przestaje reagować bólem na próchnicę, pęknięcie czy reinfekcję.
W praktyce martwy ząb może się psuć na kilka sposobów. Najczęściej rozwija się próchnica wtórna wokół wypełnień lub koron, która stopniowo niszczy zębinę. Z czasem może dojść do reinfekcji kanałów, zapalenia tkanek okołowierzchołkowych i powstania zmian widocznych dopiero na RTG. Takie procesy bywają bezobjawowe przez wiele miesięcy.
Dlaczego brak bólu jest tak podstępny?
Kiedy nerw w zębie obumiera, znika jego naturalny „system alarmowy”. Ząb nie reaguje na zimno ani ciepło, nie pobolewa przy drobnych ubytkach. To prowadzi do złudnego poczucia bezpieczeństwa, że skoro nic nie boli, to wszystko jest w porządku. W rzeczywistości proces próchnicowy oraz stan zapalny mogą rozwijać się w ciszy.
Wiele osób zgłasza się do gabinetu dopiero wtedy, gdy pojawia się ból przy nagryzaniu, obrzęk dziąsła albo wyciek ropy z przetoki. Na tym etapie często potrzebne jest już ponowne leczenie kanałowe pod mikroskopem lub nawet zabieg chirurgiczny. W skrajnych przypadkach jedyną opcją pozostaje ekstrakcja zęba.
Jakie problemy najczęściej dotyczą martwych zębów?
Jeśli martwy ząb nie jest dobrze zabezpieczony i regularnie kontrolowany, może dojść zarówno do uszkodzeń mechanicznych, jak i biologicznych. Najbardziej typowe scenariusze to złamania i przewlekłe stany zapalne wokół korzenia, często związane z reinfekcją systemu kanałowego.
Do najczęstszych problemów należą między innymi:
- próchnica wtórna pod wypełnieniem lub koroną,
- pęknięcie korony zęba podczas żucia twardych pokarmów,
- odłamanie ściany zęba osłabionego rozległym ubytkiem,
- reinfekcja kanałów korzeniowych i zapalenie okołowierzchołkowe.
Jak rozpoznać, że martwy ząb się psuje?
Martwy ząb może długo wyglądać i „zachowywać się” normalnie, choć wewnątrz toczy się proces chorobowy. Objawy pojawiają się często dopiero wtedy, gdy stan zapalny wyjdzie poza korzeń i obejmie tkanki okołowierzchołkowe lub kość szczęki.
Wczesne symptomy bywają subtelne. Niewielkie przebarwienie, delikatny dyskomfort przy nagryzaniu czy lekki obrzęk dziąsła łatwo zlekceważyć. Z czasem dołączają do nich bardziej jednoznaczne sygnały ostrzegawcze.
Najczęstsze objawy psującego się martwego zęba
Jeśli zastanawiasz się, kiedy martwy ząb staje się zagrożeniem, zwróć uwagę na kilka powtarzających się dolegliwości. Nie zawsze wszystkie występują naraz, ale już jeden z nich powinien skłonić do wizyty u dentysty.
Do najczęściej zgłaszanych objawów należą:
- ból przy nagryzaniu lub ucisku na ząb,
- uczucie „wysadzania” zęba z zębodołu,
- nawracający obrzęk lub zaczerwienienie dziąsła przy korzeniu,
- okresowy wysięk ropny albo mały „guzek” – przetoka,
- nieprzyjemny zapach z ust mimo higieny,
- stopniowe ciemnienie korony zęba (szary, siny, żółtawy odcień).
Pulsujący ból martwego zęba, nasilający się w pozycji leżącej, zwykle oznacza aktywną infekcję i wymaga pilnej interwencji stomatologicznej.
W badaniu radiologicznym lekarz często widzi zmiany, zanim stan wywoła silny ból. Dlatego zdjęcia RTG lub CBCT są tak ważne u osób z licznymi zębami po leczeniu kanałowym. Pozwalają ocenić kość wokół wierzchołków i wykryć rozwijające się torbiele.
Czym różni się ból „normalny” po leczeniu kanałowym od powikłań?
Bezpośrednio po leczeniu kanałowym ząb może boleć kilka dni. Taki ból jest zwykle lekki, pojawia się przy nagryzaniu i stopniowo słabnie. Wynika z podrażnienia tkanek okołowierzchołkowych podczas opracowywania kanałów i najczęściej nie jest powodem do niepokoju.
Gdy jednak ból narasta, utrzymuje się dłużej niż tydzień albo pojawia się ponownie po kilku miesiącach, obraz jest zupełnie inny. Taka sytuacja sugeruje reinfekcję lub przeciążenie zgryzowe. Często ujawnia się w postaci bólu przy dotyku, uczucia „za wysokiego” zęba albo obrzęku dziąsła. Wtedy konieczna jest ponowna diagnostyka i rozważenie reendo, czyli leczenia kanałowego powtórnego.
Jakie powikłania grożą po leczeniu kanałowym?
Nie każde leczenie endodontyczne przebiega idealnie. Złożona anatomia kanałów, zwapnienia, zakrzywione korzenie czy pominięty dodatkowy kanał zwiększają ryzyko powikłań. Część z nich pojawia się szybko, ale wiele rozwija się skrycie przez długie miesiące.
Najczęstszą przyczyną problemów jest reinfekcja kanałów korzeniowych. Bakterie mogą przedostać się do środka zęba przez mikronieszczelności wypełnienia, nieszczelną koronę lub brak ostatecznej odbudowy. W efekcie stan zapalny obejmuje tkanki okołowierzchołkowe i prowadzi do utraty kości.
Zapalenie okołowierzchołkowe i przetoki ropne
Gdy bakterie utrzymują się w obrębie systemu kanałowego, organizm reaguje stanem zapalnym wokół wierzchołka korzenia. Na RTG pojawia się wtedy przejaśnienie świadczące o utracie kości. Klinicznie pacjent najczęściej zgłasza ból przy żuciu, tkliwość zęba lub uczucie jego wydłużenia.
Jeśli proces trwa długo, wokół wierzchołka może powstać torbiel lub ropień. Wtedy kość szczęki jest stopniowo niszczona od środka, podobnie jak „pompowany balonik” rozpychający ściany. Kiedy ropa znajduje ujście, pojawia się przetoka ropna na dziąśle, która okresowo się otwiera i zamyka.
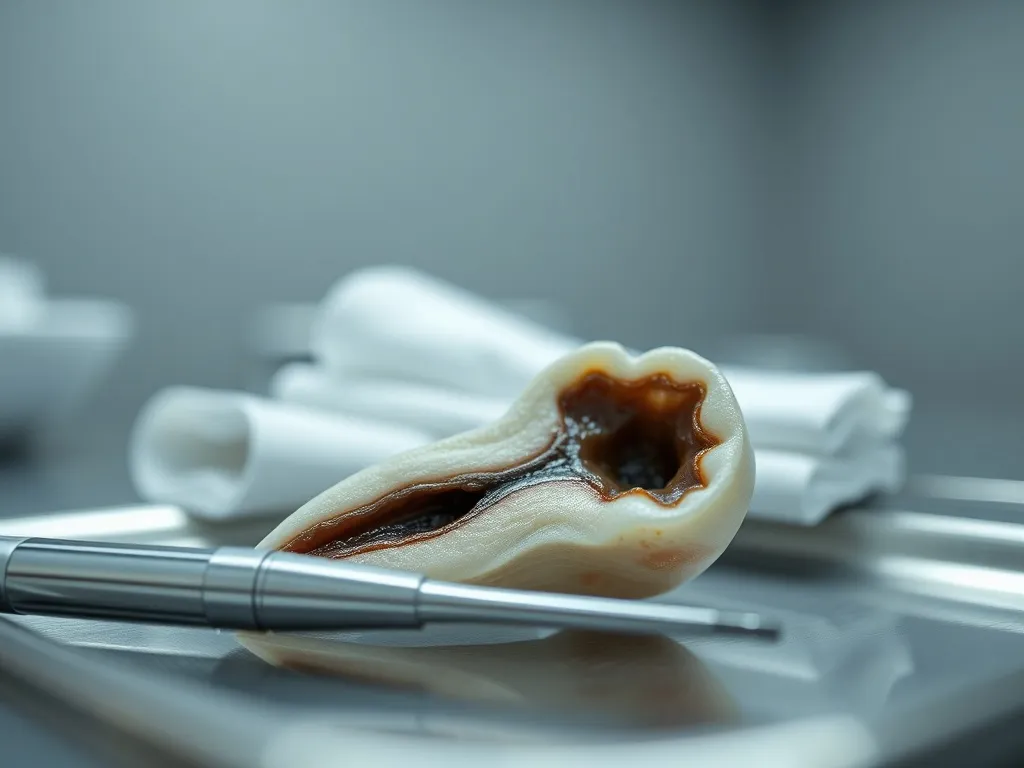
Złamania i pęknięcia martwego zęba
Ząb po leczeniu kanałowym jest bardziej kruchy. Traci unaczynienie, naturalne „nawilżenie” i sprężystość, dlatego znosi gorzej duże siły żucia. Dotyczy to szczególnie zębów bocznych, które przenoszą największe obciążenia. Ryzyko złamania rośnie, gdy znaczna część korony została zniszczona przez próchnicę lub wcześniejsze wypełnienia.
Złamanie może przebiegać różnie: od odłamania guzka lub fragmentu ściany, po pęknięcie sięgające korzenia. W pierwszym przypadku ząb zwykle da się odbudować koroną na wkładzie koronowo-korzeniowym. Gdy pęknięcie przebiega głęboko pod linią dziąsła lub obejmuje korzeń, często nie ma już możliwości zachowania zęba.
Nie każdy martwy ząb z pęknięciem musi od razu trafić „na ekstrakcję”. O decyzji decydują zakres uszkodzenia, stan kości oraz możliwość stworzenia stabilnego filaru pod koronę.
Jak leczy się psujący się martwy ząb?
Sposób leczenia zależy od tego, czy dominuje problem biologiczny, czyli infekcja, czy mechaniczny, czyli złamanie lub utrata tkanek twardych. Często potrzebne jest połączenie obu typów terapii: ponownego leczenia kanałowego i zaawansowanej odbudowy protetycznej.
Głównym celem jest zawsze zachowanie własnego zęba, bo to on najlepiej przenosi siły żucia i stabilizuje kość szczęki. Ekstrakcja rozważana jest dopiero wtedy, gdy nie da się uzyskać szczelności kanałów lub odtworzyć trwałej korony.
Ponowne leczenie kanałowe
Reendo polega na usunięciu starego materiału z kanałów, dokładnym ich oczyszczeniu, dezynfekcji i ponownym szczelnym wypełnieniu. W nowoczesnej endodoncji standardem staje się leczenie kanałowe pod mikroskopem. Powiększenie kilkanaście razy ułatwia odnalezienie dodatkowych kanałów, usunięcie złamanych narzędzi i opracowanie wąskich, zakrzywionych korzeni.
W przypadku powikłań po wcześniejszym leczeniu lekarz często zleca badanie CBCT. Trójwymiarowy obraz ujawnia pełną anatomię korzeni, obecność resorpcji, perforacji czy złamań. Na tej podstawie można realistycznie ocenić, czy kolejna próba leczenia ma szansę powodzenia.
Chirurgiczne leczenie okołowierzchołkowe
Gdy problem dotyczy głównie wierzchołka korzenia, a kanałów nie da się opracować klasycznie, rozwiązaniem bywa zabieg chirurgiczny. Najczęściej wykonuje się resekcję wierzchołka korzenia. Polega ona na odcięciu zakażonego fragmentu korzenia wraz z otaczającym ogniskiem zapalnym i szczelnym zabezpieczeniu końcówki.
W przypadkach rozległych torbieli lub dużego zaniku kości może być konieczne uzupełnienie ubytku materiałem kościozastępczym. Celem takiego leczenia jest zatrzymanie stanu zapalnego i odbudowa struktur podtrzymujących ząb.
Odbudowa martwego zęba
Po zakończonym leczeniu kanałowym ząb wymaga trwałej odbudowy. To nie jest etap „opcjonalny”. To warunek, żeby ząb nie złamał się przy codziennym żuciu. Przy dużym zniszczeniu najczęściej stosuje się wkład koronowo-korzeniowy z włókna szklanego lub metalu, a na nim koronę protetyczną.
W zębach przednich, gdzie problemem bywa głównie przebarwienie, możliwe są także mniej inwazyjne metody: wewnętrzne wybielanie, bonding kompozytowy lub licówki porcelanowe. Dobór rozwiązania zależy od stopnia zniszczenia zęba, lokalizacji i oczekiwań estetycznych pacjenta.
| Metoda | Główne zastosowanie | Największa korzyść |
| Korona protetyczna | Zęby martwe z dużym ubytkiem | Wzmocnienie i pełna ochrona korony |
| Licówka porcelanowa | Zęby przednie z przebarwieniem | Wysoka estetyka przy mniejszym szlifowaniu |
| Bonding kompozytowy | Małe ubytki, lekkie przebarwienie | Mała inwazyjność i szybkie wykonanie |
Jak dbać o martwy ząb, żeby służył jak najdłużej?
Wyleczony kanałowo ząb może działać bez problemów przez 10–15 lat, a często znacznie dłużej. Badania pokazują, że przy dobrej jakości leczenia i szczelnej odbudowie wiele takich zębów funkcjonuje przez całe życie. Warunek jest jeden: trzeba o nie dbać co najmniej tak samo, jak o pozostałe.
Na żywotność zęba po leczeniu kanałowym wpływa kilka elementów: jakość opracowania kanałów, szczelność wypełnień, rodzaj odbudowy, ale też Twoje codzienne nawyki. To właśnie one decydują, czy do kanałów ponownie dostaną się bakterie.
Codzienna higiena i nawyki
Martwy ząb wymaga takiej samej, a często nawet dokładniejszej pielęgnacji jak zdrowe zęby. Mikroprzecieki przy brzegach wypełnień są idealnym miejscem dla bakterii płytki nazębnej. Jeśli osad nie jest regularnie usuwany, w okolicy martwego zęba szybko rozwija się próchnica wtórna.
W codziennej rutynie szczególnie przydają się:
- szczotkowanie zębów minimum dwa razy dziennie pastą z fluorem,
- dokładne nitkowanie przestrzeni międzyzębowych,
- płyny do płukania jamy ustnej o działaniu antybakteryjnym,
- unikanie gryzienia bardzo twardych produktów (np. orzechy w skorupkach, lód),
- profesjonalne usuwanie kamienia co 6–12 miesięcy.
Kontrole stomatologiczne i diagnostyka obrazowa
Martwy ząb może wyglądać dobrze, a mimo to w okolicy jego wierzchołka rozwija się przewlekły stan zapalny. Z tego powodu regularne kontrole stomatologiczne są tak ważne. Dentysta ocenia nie tylko wygląd korony, ale też reakcję zęba na opukiwanie, palpację dziąsła i obraz RTG.
Podczas wizyty kontrolnej lekarz może zlecić:
- standardowe zdjęcie RTG pojedynczego zęba,
- pantomogram do oceny wszystkich zębów,
- tomografię CBCT przy wątpliwościach diagnostycznych,
- testy okluzyjne, gdy ząb wydaje się „za wysoki”.
Brak bólu nie oznacza zdrowia. Wiele powikłań po leczeniu kanałowym przebiega bezobjawowo i wychodzi na jaw dopiero w badaniach obrazowych.
Oprócz diagnostyki warto także zabezpieczać zęby przed urazami. Osoby trenujące sporty kontaktowe powinny rozważyć indywidualnie dopasowane ochraniacze, bo silne uderzenie w koronę może doprowadzić do pęknięcia korzenia martwego zęba.